Врач-неонатолог из Уфы рассказала о чудесных случаях спасения детей
За 30 лет стажа было разное…
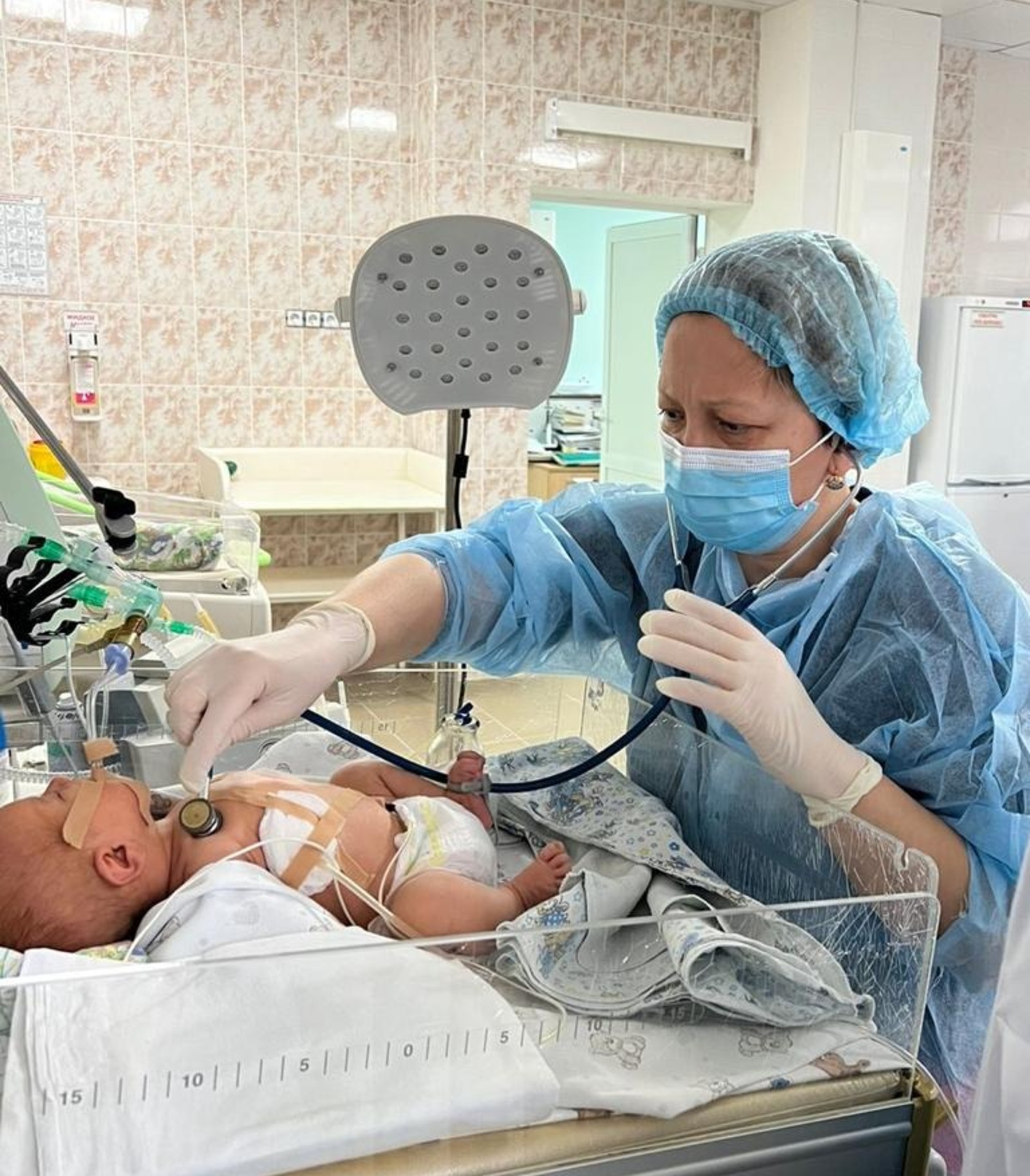
Специалисты по самому настоящему чуду – встрече малышей после рождения – отмечают сегодня свой профессиональный праздник. В беседе с журналистом информационного агентства «Башинформ» врач-неонатолог, анестезиолог-реаниматолог, педиатр, заслуженный врач РБ, кандидат медицинских наук, доцент кафедры факультетской педиатрии и неонатологии Башкирского государственного медуниверситета Рамиля Богданова рассказала о своих маленьких пациентах, интересных случаях из практики, а также об отношении к ЭКО и партнерским родам.
– Рамиля Заэтовна, как вы стали врачом-неонатологом?
– В какой-то степени это получилось случайно. Начала работать врачом в Янаульской центральной районной больнице и педиатром в детском инфекционном отделении. Мне очень нравилась работа в стационаре, где я с удовольствием лечила детей. Но так получилось, что в Янаульском роддоме нужен был врач-неонатолог. И меня по приказу главврача перевели на работу в родильное отделение. Поначалу я очень боялась, было непросто. Прошла повышение квалификации в Москве. За время учебы появился большой интерес именно к лечению и ведению новорожденных детей, потом – к реанимации и интенсивной терапии новорожденных. Как врач я себя реализовала именно в реанимации новорожденных. Работала в 17-й больнице, затем в РКБ имени Г.Г. Куватова. Возглавляла отделение новорожденных, затем реанимации новорождённых. В 2020 году меня пригласили на работу в роддом №3 заместителем главврача по неонатологической помощи. Затем предложили работать в республиканском клиническом перинатальном центре замглавврача по педиатрической помощи. Сейчас вернулась в Черниковку, в городской клинический перинатальный центр (3-й роддом). Работаю врачом-неонатологом, реаниматологом. Состою в профсоюзе с 1993 года – с самого начала своего профессионального пути трижды поощрялась грамотой Рескома профсоюза. Госсобрание Башкирии отметило благодарностью мой труд в регионе. В 2024 году победила в республиканском конкурсе «Лучший врач года» по специальности «Врач-неонатолог». Я замужем, у нас двое детей: сын окончил нефтяной университет, дочь учится в девятом классе.
– Возможно, с детства вам нравилось нянчиться с малышами?
– Мои родители очень хотели, чтобы я стала врачом. Семья у нас не многодетная, я была младшей дочерью. Так получилось, что соседи постоянно мне оставляли своих детей, чтобы я за ними присматривала. Вполне вероятно, что педиатром я стала именно потому, что всегда нянчилась с малышами во дворе. Раньше было достаточно много детей в семьях, минимум два.
– Кто наставлял вас в профессии?
– У меня было очень много прекрасных учителей, как врачей, так и научных работников. В частности, очень благодарна своему научному руководителю Виталию Васильевичу Викторову, потому что под его руководством я защитила очень интересную работу, посвященную генетическим полиморфизмам при дыхательных расстройствах у новорожденных, стала кандидатом медицинских наук. С 2018 до 2024 года работала главным внештатным специалистом, неонатологом нашего региона. Объездила практически все районы и все города. Знаю многих врачей в районах. 24 на 7 находилась с ними на связи и выполняла поручения министерства здравоохранения РБ.
– Расскажите о самых интересных и необычных случаях из практики.
– За 30-летний стаж было много всего… Самый необычный случай произошел на заре моей врачебной деятельности. Трудилась в сельской больнице, ездила по деревням, колхозам, сельским школам, так как была одна на довольно большую территорию. Ответственные фельдшеры и акушерки к моему приходу собирали детей либо в фельдшерско-акушерском пункте, либо вели меня домой к новорожденному малышу. И вот в одной деревенской избе меня ждал 2-летний пациент. Он сидел на кровати, не мог ходить, дружелюбно мне улыбался – так хорошо встретил. Мальчик выполнял все мои врачебные команды.
Когда я спросила: «Почему ты не боишься врачей?», мне ответили, что он вообще по больницам не ходит. Решила осмотреть его внимательнее. Оказалось, что у него грудная клетка и конечности неправильной формы. Его мама устало мне сказала, что у ребенка же церебральный паралич. Но я поставила под сомнение такой диагноз и посоветовала съездить на диагностику в Уфу. В итоге в РДКБ у него установили редкое наследственное заболевание и назначили специфическую терапию. Я бы давно забыла об этом случае, если бы как-то раз, спустя несколько лет, мне навстречу из автобуса не выбежал мальчик, чье лицо показалось знакомым. Увидев его маму, спросила, помнит ли она меня. «Конечно, помним, вы наша врач-апа! Да, сын теперь ходит! После того, как вы отправили нас на дообследование, нам поставили правильный диагноз, назначили заместительную терапию. И вот он уже бегает!» – ответила женщина. История очень поучительная, в том плане, что нужно проходить дополнительные обследования, которые в корне могут поменять жизнь человека.
Помню, молодой женщине стояла угроза жизни из-за болезни. Ей пришлось прервать беременность на 24-й неделе. Малышка родилась очень маленькой, менее 500 грамм. Мы все боялись за ее жизнь, но и мама, и ее дочь боролись за себя, были мотивированы самой жизнью! Девочку долго лечили. Потом малышка выросла, догнала сверстников. Позже мама родила второго малыша, уже доношенного. А все потому, что всегда есть надежда на спасение и выздоровление!
Были случаи на грани чуда. И мое личное мнение, что если чудо происходит, значит, оно кому-то нужно. У нас в реанимации новорожденных был малыш, который находился на опасной границе – между жизнью и смертью. Мама этого ребенка приходила к нему несколько раз в день и говорила: «Ты выживешь, ты выживешь! Я знаю, ты выживешь!». И этот малыш выжил. Да, у него были определённые отклонения в состоянии здоровья, но со временем он догнал свой возраст. Запомнила эту героическую маму, потому что, даже когда мы в очередной раз проводили ее малышу реанимацию, оживляли его, она не отходила от нас ни на секунду и молилась за ребенка. Думаю, вера мамы в малыша помогла и ему, и нам, врачам.
– Поменялось ли со временем количество принимаемых за день родов?
– В 90-е годы была демографическая яма, количество родов значительно снизилось. После этого произошел небольшой всплеск – рост рождаемости, а потом снова спад. И каждый год происходит отрицательная динамика со знаком «минус» – 10% от того уровня, который был в предыдущем году. Этот год у нас в республике тоже не стал исключением. На количество родов напрямую влияет количество наступивших беременностей и количество детей, родившихся живыми. Если в то время, когда я начинала работать, было нормальным рожать десятками детей, то сейчас в большинстве роддомов республики это количество достаточно ограничено. Сейчас женщины своевременно проходят обследования, рано обнаруживаются те или иные патологии. Рожают они не как раньше, а с достаточно приличным букетом заболеваний. И, конечно, мы, неонатологи, всегда насторожены в отношении той патологии, которая есть у будущей мамочки, потому что она напрямую влияет на состояние здоровья ребенка.
– Бытует мнение, что новорожденные все на одно лицо. Это так?
– Это не так. Дети не похожи друг на друга. И у мамы, и у ее ребеночка можно сразу увидеть схожие черты. Видя во время выписки папу, бабушку или дедушку, также можно заметить общие моменты. Дети все очень разные – и внешне, и по темпераменту. Даже темп сосания отличается! И, конечно, генетика тоже имеет значение, поэтому дети не на одно лицо.
– Самый маленький и самый крупный новорожденные в вашей практике.
– Принимала «дюймовочку» в 425 грамм – один из первых случаев с положительным исходом, и «богатыря» в 5700 грамм – тут все обошлось и для женщины, и для ребенка. Сейчас случаи с рождением малышей в 420-450 грамм не редкость.
– Какой срок преждевременных родов можно считать критическим?
– 22-24 недели гестационного возраста – критический период. И выживаемость, конечно, всегда под большим вопросом. От 24 недель беременности шансов больше, что ребенок выживет. Опять-таки все зависит от того, на каком фоне развивалась беременность.
– Бывает, что малыши умирают при родах…
– Я видела разные исходы. Всё было: и слёзы, и отчаяние. Но менять профессию и не думала, потому что кроме таких отрицательных случаев в основном хорошие исходы. Кто стал врачом, тот понимает, что основная задача – это помогать пациенту, лечить его. А если еще удалось не просто откорректировать какое-то физиологическое состояние, а еще и спасти человека, то, конечно, испытываешь удовлетворение, что ты вообще не зря учился, не зря родился!
Современные причины младенческой смертности не сильно изменились, поскольку всегда играют достаточно высокую роль внутриутробные инфекции и пороки развития. Сейчас улучшились диагностика и выявление нарушений обмена веществ, которые тоже свой определенный вклад вносят в заболеваемость и в смертность. Поэтому количество детей, которым мы можем помочь при современной медицине, увеличилось за счет современных методов лечения и диагностики. Но причины в своей структуре изменились не сильно.
— Участковые педиатры знают, как вести недоношенных детей после выписки из больницы? Их этому учат?
— Они оказались перед очень большой проблемой, поскольку нас — неонатологов, реаниматологов учили, как выхаживать, спасать и лечить малышей. Участковых педиатров только в последние несколько лет начали обучать тому, как правильно вести недоношенных детей на участке. То есть выживаемость улучшилась, этих малышей становится все больше. Больше не в абсолютном количестве, поскольку, еще раз говорю, количество родов меньше, детей меньше, а просто улучшились исходы, и они стали выживать. Обучение педиатров тактике ведения недоношенных детей сейчас ведется на очень многих курсах повышения квалификации.
— Ваше отношение к ЭКО-деткам. Они чем-то отличаются от обычных детей?
— Существует много методов экстракорпорального оплодотворения, они немного отличаются технологически, технически. Их выбор зависит от того, что предлагают репродуктологи. Если беременность закончилась доношенным сроком, эти дети внешне ничем не отличаются от детей при самопроизвольно наступившей беременности. А если ребенок родился недоношенным, то и внешне, и по анализам, лабораторным исследованиям эти дети могут быть такими же тяжелыми, как те недоношенные, которые родились без дополнительных методов оплодотворения. На мой взгляд, если нет другого выхода, кроме как ЭКО, и пара хочет обзавестись своими детьми, обязательно нужно пробовать. Более того, у меня много знакомых, которые родили ребенка после того, как прошло ЭКО-оплодотворение. Достаточно часто потом наступает спонтанная вторая и даже третья беременности.
— Какие роды менее болезненные: в ванной, традиционные в роддоме, в своем доме, кесарево?
— Менее болезненные те роды, на которые женщина настроилась, что боль придет и уйдет. Что касается способов обезболивания, их сейчас очень много и, как правило, анестезиологи-реаниматологи и акушеры-гинекологи их проговаривают. Мое мнение, роды должны проходить в роддоме, желательно в крупном центре, поскольку ситуация с каждыми родами может разворачиваться по неожиданному сценарию. Я не сторонник кесарева сечения, если для этого нет медицинских показаний. И я категорически против домашних и партнерских родов. Последние — это больше мода, чем реальная необходимость. Не вижу в них особой пользы. Между тем многие пары принимают решение именно о партнёрских родах. Считаю, роды — это процесс, который определён природой. Всё, что сегодня для них нужно — это опытные, хорошие медики.